Open Access, Peer-reviewed
eISSN 2093-9752

Open Access, Peer-reviewed
eISSN 2093-9752
Byong Hun Kim
Hee Seong Jeong
Inje Lee
Hyung Gyu Jeon
Sae Yong Lee
http://dx.doi.org/10.5103/KJSB.2021.31.3.168 Epub 2021 October 14
Abstract
Objective: To investigate the static and dynamic analysis of ankle joint complex between subjects with chronic ankle instability (CAI) and healthy controls.
Method: A total of 38 subjects and CAI group (N=19) and healthy control (N=19) participated in this first study. Variables that were measured in this study were as follows: 1) Subtalar joint axis inclination and deviation 2) Rearfoot angle 3) Navicular drop test 4) Heel alignment view in alignment analysis. Intra Correlation Coefficient (ICC) is used for reliability. A secondary 17 subjects are recruited including 9 of CAI and healthy for gait analysis between group. Lower extremity sagittal, frontal, and transverse kinematics were measured. All data were analyzed to ensemble curve analysis.
Results: 1) There were statistically significant differences in standing rearfoot, navicular drop, heel alignment view, subtalar joint (STJ) inclination and deviation. 2) Only in sagittal, meaningful difference is showed during walking in gait analysis.
Conclusion: Morphological problem can affect ankle sprain in aspect of structure with no relation to compensation of neuromuscular.
Keywords
Chronic ankle instability Ankle sprains Biomechanical characteristics Motion capture analysis
만성 발목 불안정성(Chronic Ankle Instability: CAI)은 크게 기계적(mechanical) 그리고 기능적(functional) 발목 불안정성의 원인에 의해 상해가 발생한다고 알려져 있다(Hertel, 2002). 선행연구에서는 CAI 환자와 건강 대조군(Control 그룹)의 보행을 비교한 결과 불안정성이 있을 때 비정상적인 보행 패턴이 보고되었으며, 발목의 조절 능력이 저하되어 부상 위험이 증가하고 구조 자체가 손상될 수 있다고 보고하였다(Monaghan, Delahunt & Caulfield, 2006). 인체의 운동 중 발목관절에서 발생하는 움직임은 주변 근육의 영향 뿐만 아니라 무릎과 몸통의 안정성과도 밀접한 관계가 있다(Dejong, Koldenhoven & Hertel, 2020). 특히, 발과 발목관절 역학적 변화는 하지 전체의 기능에 영향을 미치며, 한 곳에 이상이 발생하면 근위부 또는 원위부 양쪽 모두에 영향을 미친다고 보고하였다(Donatelli & Wolf, 1990).
자세의 작은 정렬이상은 운동을 제한하고 근육과 다른 연부조직(soft-tissue)들의 긴장을 유발한다(Palmer & Epler, 1990). 또한, 정상적인 하지정렬상태는 운동 능력과의 균형을 이루지만, 비정상적인 정렬상태인 경우 불균형이 발생하여 연부조직에 과부하를 초래한다고 하였다(Sofka, 2021). 발목관절의 구조적 정렬상태를 확인하기 위한 다양한 방법들이 있다. 발의 변형은 종골(calcaneus)의 외측과 내측의 기울어짐에 따라 영향을 줄 수 있는데, 과도한 내번(inversion)의 경우 발목 염좌 부상에 위험 요인이 될 수 있다고 하였다(Beynnon, Renström, Alosa, Baumhauer & Vacek, 2001). 관련 선행연구에서는 내번 변형에 대한 보상 기전으로 후족부의 외반 정렬을 중요한 기전으로 보고 하였고, 이와 같은 임상적인 중요성 때문에 정확한 후족부 정렬을 평가하는 것이 치료에 중요하다고 하였다(Kim, Kim, Kang, Cho & Lee, 2018).
후족각(rearfoot angle)은 종골의 외번(eversion)과 내번의 움직임을 나타내거나 거골하 관절(subtalar joint)의 회내(pronation)와 회외(supi- nation)의 움직임을 나타내는 지표로서, 하지 생체 역학 분석에서 거골하 관절의 운동을 살펴보는데 이용된다. 비정상적인 거골하 관절의 움직임은 회전 축의 방향에 의해 결정되고(Kim & Lee, 2021), 이는 발의 회전 평형(rotational equilibrium)에 직접적인 영향을 준다고 하였다(Kirby, 2001). 특히, 보행 시 거골하 관절 회전 축의 방향이 내측 편위(medial deviate) 된 경우 발뒤꿈치뼈에 작용된 수직 지면반력은 회외 모멘트를 일으킬 수 있는 가능성이 매우 크고, 편위 방향에 따라 발생할 수 있는 모멘트암의 길이가 늘어남에 따라 발목 상해에 밀접한 연관이 있다. 따라서, 거골하 관절의 회전 축 측정은 발목 부상 발생을 비롯한 임상적 측면에서 매우 중요한 척도임을 알 수 있다. 정상적인 회내는 중족부(mid-tarsal)를 느슨하게 만들어 내측 종아치(medial longitudinal arch)의 완충장치를 하는 역할을 하지만 과도한 회내가 지속될 경우 아치가 낮아져 부상을 초래할 수 있다. 주상골 하강 검사(Navicular drop test)는 거골하 관절의 중립상태를 기준으로 과도한 회내 즉, 편평족(flat foot, pes planus)의 여부를 확인할 수 있는 임상적 판단 기준으로 사용된다(Picciano, Rowlands & Worrell, 1993).
하지정렬분석은 정적 자세에서 잘 나타나지만, 관절운동을 비롯한 근활동이 시작될 경우 육안으로 평가하기가 매우 어렵다. 따라서, 잘못된 특성을 찾기 위해서는 동작 분석의 필요성과(Palmer & Epler, 1990), 인체의 부정렬(mal-alignment)의 판단은 매우 중요하며 이를 조합하여 발생 위험성을 구분하는 객관적 척도가 필요하다. 외측 발목 염좌 위험성에 대한 정적 그리고 동적 특성을 사전에 파악할 수 있으면, 병리학적으로 부상 위험 인자를 가진 대상들을 사전에 확인하고 부상 예방 전략을 적용함으로써 발목 염좌 부상률을 낮출 수 있을 것이다. 따라서, 본 연구에서는 CAI 증상을 호소하는 대상과 Control 그룹 간의 종합적인 발목관절 복합체의 생체역학적 특성을 하지정렬분석과 3차원 동작 분석을 통해 비교하고자 한다.
본 연구는 1차 연구(하지정렬분석)와 2차 연구(3차원 동작 분석)으로 진행하였다.
1. 실험 참여자
CAI 환자군은국제발목협회(International Ankle Consortium, IAC)에서 권고하는 CAI 환자의 표준 포함 기준에 만족하는 만20세~55세의 사람들로 모집하였다. 국제발목협회의 권고에 따라 CAI 환자 선별 관련 설문지(Foot and Ankle Ability Measure: FAAM 95%, FAAM Sports 80%) 중 한 가지 조건에 만족하며, 일년에 두 번 이상 발목 염좌 그리고 Giving way(휘청거림) 동작을 반복하는 사람으로 선정하였고, 제외 기준은 발목 수술, 신경계통 손상장애, 그리고 근 신경 기능에 영향을 미치는 과거 3달 이내에 하지 부상의 병력을 가진 사람으로 선정하였다. 대조군은 국제발목협회의 기준에 입각해 발목 염좌를 한번도 경험하지 않은 대상을 선정하였다.
모든 피험자는 실험에 참여하기 전 실험 과정에 대한 설명과 충분한 이해를 한 후 참여 의사 및 동의서와 CAI 환자 선별 관련 설문지를 자가 입력 방식(self-report)으로 진행하였다. 본 연구의 모든 내용은 Y대학교 생명윤리위원회(IRB: Institutional Review Board)를 통해 승인 받은 내용을 바탕으로 진행하였다(IRB no. KISS-1806-034-01).
1) 1차 연구: 하지정렬분석
본 연구의 하지정렬 측정에 대한 신뢰도를 확보하고 관련 변인을 측정하기 위해 30명 이상~50명 미만의 필요한 표본 크기인 38명을 대상으로 하여(Terwee et al., 2012) CAI 그룹 19명, Control 그룹 19명을 1차 연구의 피험자로 선정하였다(Table 1).
|
Participants |
Age
(years) |
Height
(cm) |
Weight
(Kg) |
|
CAI
(n=19) |
23.47±8.5 |
177.14±7.4 |
78.63±11.3 |
|
Control
(n=19) |
22.32±8.6 |
174.84±12.8 |
76.74±19.2 |
2) 2차 연구: 3차원 동작 분석
본 연구의 3차원 동작 분석을 위하여 파워 검증을 하였다. 대상자 수는 (Chinn, Dicharry & Hertel, 2013)의 연구 결과를 사용하여 G-power 프로그램에 각 그룹의 시상면, 관상면에서 발생하는 움직임의 평균 차이(mean difference)를 통해 effect size가 가장 작게 나온 sagittal plane을 기준으로 하였다. 통계적인 파워 1-b 값은 .8 유의수준 a 값은 .05, effect size 1.56를 토대로 총 16명을 선정하였고, 중도 탈락율 (drop-out rate)을 고려해 20명을 선정하였다. 최종 피험자 수는 총 17명으로 CAI 그룹 9명, Control 그룹 8명을 2차 연구의 피험자로 선정하였다(Table 2).
|
Participants |
Age |
Height |
Weight |
|
CAI male (n=5) |
26.8±5.2 |
175.2±5.2 |
78±9 |
|
CAI female (n=4) |
22.75±4.2 |
167.1±7.1 |
54.1±8 |
|
Participants |
Age |
Height |
Weight |
|
Control male (n=4) |
27.25±4.2 |
175.75±3.2 |
69.78±1.2 |
|
Control female (n=4) |
27.25±5.7 |
161±6 |
53.35±5.0 |
2. 연구 측정
1) 측정 장비
선별된 CAI 환자군, Control 그룹을 바탕으로 하지정렬분석 및 보행 검사를 실시하였으며, 사용된 장비들은 Table 3과 같다.
|
Item |
Instrument |
Unit |
|
Study 1 |
||
|
STJ Locator |
Self-made |
1 |
|
Digital Inclinometer |
BevelBox Mini Digital |
1 |
|
Navicular drop |
Mitutoyo, Caliper, JP |
1 |
|
Goniometer |
Tech-Med, DUKAL Cop |
1 |
|
X-ray |
Median MDXP-40 Inc |
1 |
|
Study 2 |
||
|
3D motion analysis system |
VICON NEXUS systems, |
1 |
|
3D motion analysis camera |
VICON MX-F20, |
7 |
|
Force-plate |
MX control, Oxford Metric Ltd, |
1 |
|
Running timer |
TAKEI TKK 1274 running
timer |
2 |
2) 측정
(1) 거골하 관절 회전 축 측정(Sagittal, Transverse)
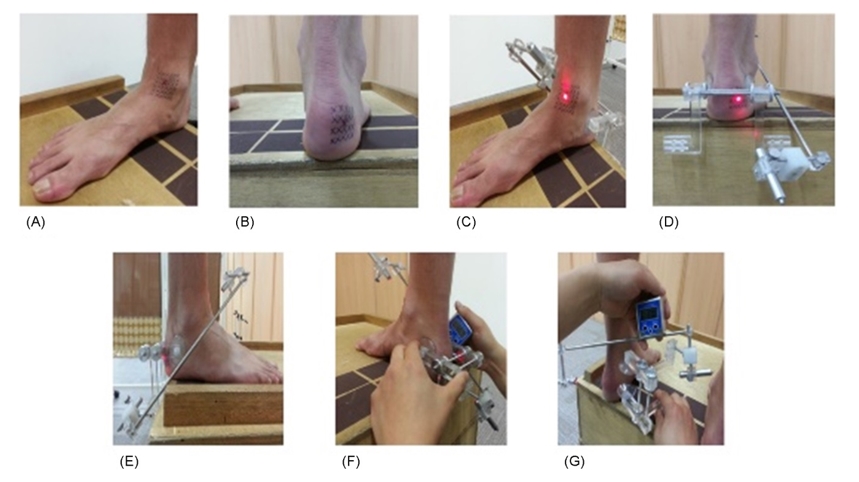
Kim, B.H. (2014). "Biomechanical Characteristics of Subtalar Joint and Lower Extremity Gait Pattern in Those with Chronic Ankle Instability. Published Master's Thesis. Graduate School of Yonsei University"의 연구에서 개발된 Subtalar joint locator (STJL)를 사용하여(Figure 1) CAI 그룹과 Control 그룹 간 거골하 관절 회전 축 기울기를 측정하였다. 측정 방법은 거골(talus)의 전내측(antero-medial)과 (Figure 1A) 종골(calcaneus)의 후외측(postero-lateral)에 (Figure 1B) 임의의 x 표시를 그린 후 발목을 내번/외번을 반복적으로 움직이며 표시된 위치에서 피부층의 움직임이 가장 적은 부위를 축으로 가정한다. 각 위치에 축을 표시한 후 Locator를 이용하여 고정하고 레이저포인터(Figure 1C, 1D)의 방향을 조절한 뒤 디지털 수평계를 이용하여(Figure 1F, 1G) 시상면과 수평면의 기울기를 측정하는 방법으로 거골하 관절 회전 축 기울기를 측정하였다.
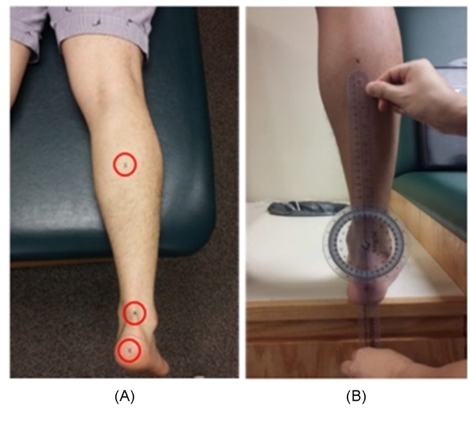
(2) 후족각 검사(Rearfoot angle test)
본 연구의 후족각 검사는 체중지지(weight-bearing) 및 비체중지지(non-weight bearing) 상태의 검사를 진행하였다. 피험자의 비복근 (gastrocnemius)의 근-건 연접부(musculotendinous junction)에서부터 종골의 끝부분까지 이분선(bisecting line)을 긋고(Figure 2A) 발의 중립 자세(neutral position)를 찾기 위해 엄지와 검지를 사용하여 발목 양쪽에서 거골돔(talar dome)을 촉진하여 손에 느껴지는 압력이 양 손가락에 동일하게 느껴진다고 생각되는 위치를 통해(Shultz, Nguyen & Levine, 2009) 중립 자세를 찾은 뒤 피험자에게 중립위치에서 최대한 움직이지 않게 한 후 고니어미터(Figure 2B)를 사용해 후족 각도를 측정하였다(Ribeiro et al., 2011).
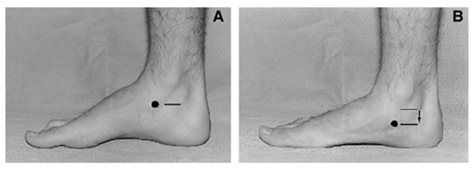
(3) 주상골 하강 검사(Navicular drop test)
본 연구의 주상골 하강 검사는 (Figure 3) 선 자세와 중립 자세의 주상골 결절(navicular tuberosity)의 높이 차이를 비교한다(Shultz et al., 2009). 거골 원개(talar dome)의 내, 외측을 촉진하여 양측의 기압이 유사한 시점과, 체중지지를 했던 시점을 비교하였다.
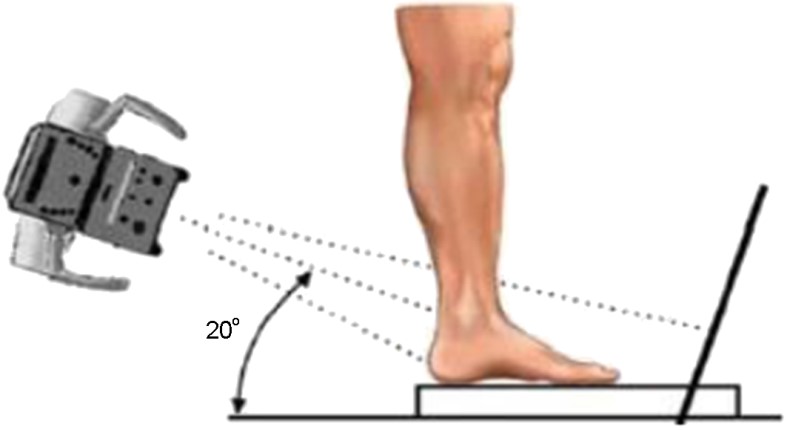
(4) 후족부 정렬 각도(Heel alignment angle)
후족부 정렬 평가를 위해 체중 부하 상태에서 방사선이 경골 후방에서 전방을 향하고 지면에서 20도 경사지도록(Figure 4) 투사(projecting) 하였다(Saltzman & El-Khoury, 1995). 영상 분석은 ViewRexTechheim 상의 방사선 영상을 이용하여 계측하였다.
(5) 3차원 동작 분석
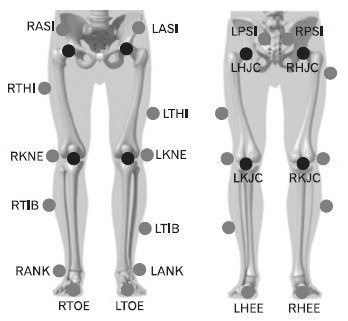
보행에 대한 운동학적 변인을 알아보기 위해 7대의 적외선 카메라(VICON MX-F20; Oxford Metric Ltd, Oxford, UK)를 사용하여 동작 분석 자료를 수집하였으며, 영상 데이터는 초당 200 Hz로 수집하였다. 마커셋은 Lower-body Plug-in-gait marker set (Figure 5)를 사용하였다. 자세 제어 시 발목관절 각도(°)의 운동학적 변인과(시상면, 관상면, 수평면) 운동역학적 변인을 위해 지면반력기(MX control, Oxford Metric Ltd, Oxford, UK) 1대를 사용하였다. 데이터는 2,000 Hz로 수집하였으며, 추출한 데이터는 3차원적으로 전-후 방향(Anterior-Posterior), 좌-우 방향(Medial-Lateral), 그리고 수직 방향(Vertical)을 각각 x, y, z로 설정하여 분석하였다.
3. 통계 분석
본 연구의 통계 처리는 하지정렬분석의 신뢰도를 확인하기 위해 급내 상관 계수(ICC: Intra-correlation coefficient), 그룹 간에 차이를 확인하기 위해 Hedges'를 통해 효과 크기(effect size)와 신뢰구간(con- fidence interval)을 분석하였다. 보행 분석 시 수집한 운동학적 변인들은 지지구간을 100% interpolation 한 후 앙상블 커브 분석(Ensemble Curve Analysis)을 실시하였다(유의수준 a<.05). 모든 통계 처리는 SPSS 25.0 (IMB, USA)을 이용하였다.
1. 신뢰도 측정
거골하 중립상태에서 거골하 관절 회전 축, 후족 각도, 주상골 하강 검사, 후족부 정렬 각도 측정의 신뢰도를 확보하기 위해 첫 번째 측정 후, 최소 24시간이 지난 후 재 측정하였다(Table 4). 모든 변인에서 높은 상관관계를 보였으며, 거골하 관절 회전 축(시상면 .913), 선 자세 후족 각도(.969)에서 가장 높게 나타났다.
|
Measures |
ICC |
SEM |
|
STJ sagittal |
.913 |
1.1 |
|
STJ transverse |
.748 |
0.8 |
|
Rearfoot (Non-weight
bearing) |
.724 |
2.5 |
|
Rearfoot (Weight-bearing) |
.969 |
1.8 |
|
Navicular drop |
.842 |
0.1 |
2. 정적 변인에 대한 그룹 간 효과 크기
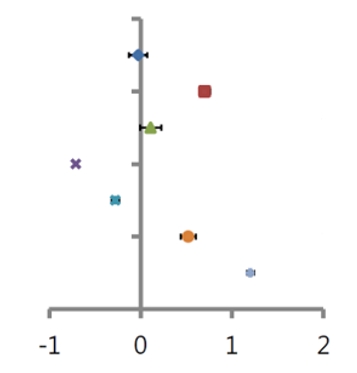
그룹 간 정적 하지정렬의 효과 크기를 확인하였다(Table 5). 후족 각도(비체중지지)를 제외한 후족 각도(체중지지), 주상골 하강 검사, 후족부 정렬 각도 그리고 거골하 관절 회전 축(시상면, 수평면)에서 대조군에 비교하여 주효과가 큰 것으로 나타났다(p<.05) (Figure 6).
|
Variables |
Effect
size |
Confidence
Interval |
|
Rearfoot
Non-WB |
-0.002 |
-0.127 ~ 0.07 |
|
Rearfoot
WB |
0.701 |
0.638 ~ 0.764 |
|
Navicular |
-0.708 |
-0.712 ~ -0.705 |
|
Heel
alignment view |
-0.276 |
-0.317 ~ 0.236 |
|
STJ
Sagittal (Inclination) |
0.522 |
0.439 ~ 0.604 |
|
STJ
Transverse (Deviation) |
1.201 |
1.157 ~ 1.245 |
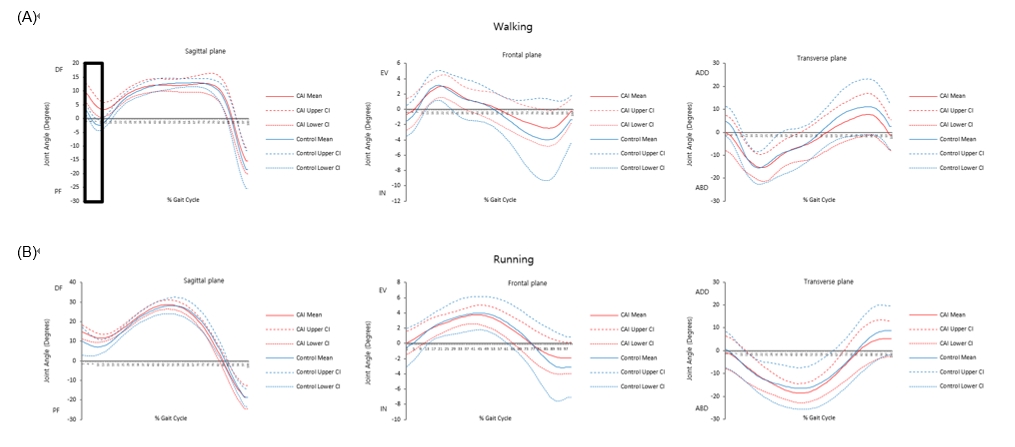
3. 보행 시 발목관절 운동학적 변인의 앙상블 커브(ensemble curve)
두 그룹 간 보행 분석 시 CAI 그룹과 Control 그룹 간에 앙상블 커브 분석을 하였다. 앙상블 분석 결과 발목의 운동학적 변인에서는 걷기(walking) 시 X축(0~11% 구간)에서 유일하게 유의한 차이가 나타났다. 이는 CAI 그룹이 Control 그룹에 비해 더 배측굴곡 된 상태로 동작을 수행하는 것으로 나타났다(Figure 7).
본 연구의 목적은 CAI 증상을 호소하는 대상과 Control 그룹 간의 차이를 확인하여 발목관절의 종합적인 정렬 특성을 확인하고 발목 부상과 관련된 기초자료를 제공하는데 있다. 본 연구의 주요 결과는 Rearfoot angle(비체중지지), Rearfoot angle(체중지지), Heel alignment view, Navicular drop test, STJ AoR (sagittal, transverse), 동작 분석을 통하여 발목의 종합적인 특성을 기반으로 두 그룹 간 차이가 있음을 확인하는 것이다. 특히, CAI 환자 그룹의 결과는 선행연구에서 언급된 결과들과 비교하여 볼 때 발목 부상의 발생과 관련이 있는 위험 범위에 해당하는 결과를 보이는 것으로 확인되었다. 이는 발의 구조적 특성에 따라 보행 시 발목 염좌의 발생에 영향을 미칠 수 있다는 것을 의미함과 동시에 CAI 환자군이 Control 그룹에 비해 발목 부상의 발생과 관련하여 위험한 구조적 특성을 가지고 있다고 볼 수 있다.
1. 후족 각도와 발목 부상
본 연구는 총 3가지의 후족 각도를 측정하였다. Rearfoot angle (Non-WB)에서는 유의한 차이가 나타나지 않았다. 체중지지상태에서 측정한 후족 각도에서는 CAI 그룹(-0.53±2.76)이 Control 그룹(-2.25±20.9)에 비해 후족 내반(rearfoot varus)의 형태를 보이는 것으로 확인되었다. 이와 같은 결과는 CAI 환자 그룹의 후족 각도가 안쪽으로 더 많이 기울어져 있는 발의 형태를 나타내는 것으로 해석할 수 있고 특히, 체중지지상태일 경우 발목 염좌의 위험성은 더 커질 수 있다. 이와 같은 특성은, 보행 시 지면에 최초 접지할 경우 약간의 변화(per- turbation)가 발생할 경우 발목관절이 쉽게 내번 염좌로 이어질 확률이 높다는 선행연구와 동일한 결과를 얻었다(Simpson et al., 2019). 특히, 심각한 후족 내번일 경우 회외 불안정성이 발생하고 회외 모멘트암이 증가할 수 있다. 이와 같은 동작이 지속적으로 반복될 경우, 보행 시 입각기 동안 내번된 발의 형태는 하지정렬에 영향을 주고 과사용 증상을 쉽게 일으킨다고 하였고, 근육의 긴장도를 증가시킨다고 하였다(Van Deun et al., 2007). 따라서, 후족의 구조적인 위치가 습관성 외측 발목 접질림 증상과 밀접한 관련이 있다고 판단된다.
2. 주상골 하강 검사
주상골 하강 검사는 발의 아치에 따른 발의 형태를 판단하는 척도로 발의 회내에 대한 복합적인 측정을 대표로 하지만(Mueller, Host & Norton, 1993) 그 수치가 높을수록 회내의 형태로써 비체중지지 상황에서 발목을 접질림을 예측할 수 있는 객관적인 척도로써 필요성이 있다고 판단한다. 본 연구에서는 Control 그룹(0.38±0.17)이 CAI 그룹(0.27±0.13)에 비해 더 회내 된 것으로 확인되었다. 각 그룹 간 평균값의 큰 차이는 없었으나, 유의한 차이를 나타냈다. 본 연구의 결과와 같이 CAI 그룹의 발의 아치 형태가 Control 그룹에 비해 회외된 것을 확인할 수 있다. 이는 거골하 관절 중립 자세에서 종골이 경골에 비해 내번의 형태를 가진 것으로 판단하며 그 수치가 높을수록 발목을 접질리는데 위험 인자가 될 수 있는 가능성이 있다. 거골하 관절의 중립상태가 한 쪽으로 편향되면 이를 보상하기 위해 주변 관절의 움직임을 초래하게 되는데 이는 발의 회내/회외 동작과 밀접한 관련이 있다. 특히, 거골하 관절의 회내/회외와 경골의 전방 끌림(tibia anterior translation)에 관한 연구(Trimble, Bishop, Buckley, Fields & Rozea, 2002)에서 과도한 주상골 하강은 경골의 전방 끌림을 예측할 수 있는 인자라고 하였다. 과도하게 회외가 발생한 경우에는 발목 외측면 구조의 비효율적인 충격 흡수 및 분산 기전이 발생하여 발에서의 상해가 발생할 수 있고 발목 염좌 뿐만 아니라 하지의 다양한 상해로 발전될 수 있다고 보고 하였다(Saki, Yalfani, Fousekis, Sodejani & Ramezani, 2021). 특히, 피로가 누적됨에 따라 회내 동작도 증가하며 이로 인해 발목 주변에 부하가 증가한다고 하였다. 따라서, 발의 아치에 따른 발의 구조적인 형태가 발목 염좌의 위험 예측 인자로써 밀접한 관련이 있다고 생각된다.
3. 거골하 관절 회전 축 기울기
거골하 관절 회전 축의 기울기는 시상면에서 CAI 그룹(44.24±3.33)이 Control 그룹(42.57±3.05)에 비해 위 쪽으로 더 많이 기울어져 있고, 수평면에서 CAI 그룹(17.23±1.80)이 Control 그룹(15.19±1.58)에 비해 내측 편위(medial deviated)를 나타냈다. 이는 선행연구에서 언급한 거골하 관절 회전 축의 위치가 발목의 모멘트 방향에 영향을 미치며 발의 회전 평형(rotational equilibrium)에 직접적인 영향을 미친다고 하였다(Kirby, 2001). 본 연구 결과에서 분석된 CAI 그룹의 거골하 관절 회전 축의 수평면 기울기는 회외 모멘트에 영향을 줄 수 있을 것이라 판단된다. 일반적인 보행 패턴에서 초기 접지 시 발뒤꿈치가 지면에 닿는 순간 거골하 관절 회전 축의 수평면 상 기울기가 내측으로 더 많이 기울어진다면 모멘트암(moment arm)의 길이가 길어져 외측 발목 염좌가 발생할 수 있는 요인이라고 생각된다. 따라서, 실제 힘이 닿는 시점과 축의 위치에 따른 모멘트암의 수직거리가 짧고 김에 따라 상해가 발생할 수 있는 위험 요소로써 존재한다고 판단된다. 본 연구의 결과에서 보고한 시상면 기울기는 CAI 환자의 경우 더 높게 나타났는데 선행연구에 의하면 기울기가 클수록 근위 분절로 향하는 전이양이 더욱 커진다고 하였다(Brockett & Chapman, 2016). 따라서, 비정상적인 거골하 관절 회전 축의 기울기에 따라 발목 염좌의 손상 발생의 위험성이 높다는 것을 인지하여 전략적인 재활 접근이 필요할 것이다. 이와 같은 동작이 반복될 경우 후족의 비정상적인 관절역학 구조로 변형될 수 있기 때문에 주변 다른 연부조직의 손상 및 관절의 불안정성 위험에 노출되어 있다고 볼 수 있다.
4. 동작 분석
동작 분석 시 본 연구의 주요 결과는 걷기 시 CAI 그룹에서 발목관절의 배측굴곡 각도가 0~11% 구간 동안 더 높게 나타난 것을 확인하였다. 본 연구 결과는 기존에 선행된 연구들과 상반된 결과를 보이는 것으로 보고되었다. 선행연구에서는 중간 입각기(mid-stance) 이후 최대 배측굴곡 시점에서 대조그룹이 더 많은 배측굴곡 형태로 보행하는 것을 확인하였다(Chinn et al., 2013). 또한, Yen et al.에 따르면 걷기 시 CAI 그룹은 Control 그룹 그룹에 비해 부하 반응기(loading response) 동안 더 오래 머물러 있을 가능성이 있으므로 배측굴곡이 상대적으로 적을 수 있다고 보고하였다(Yen, Chui, Corkery, Allen & Cloonan, 2017). 관상면에서는 앞선 연구 결과와 유사한 패턴을 보였다. 하지만, 이는 본 연구의 결과와 비교해 보았을 때 CAI 그룹은 보행 시 초기 접지 후 중간 입각기(mid-stance) 구간이 발생하는 시점에서 안정성 유지를 위해 의도적인 배측굴곡을 했을 가능성을 시사한다. 또한, Drewer et al.의 연구에서는 제한된 배측굴곡의 가동범위 결핍(deficit)이 발목 염좌를 발생시키는 위험 요소로써 존재할 수 있다고 보고 하였다(Drewes, McKeon, Kerrigan & Hertel, 2009). 따라서, 발목관절의 배측굴곡 제한은 여러 선행연구에서 논의한 바와 같이 CAI 환자들의 대표적인 특징이다. 하지만, Wikstrom et al.의 연구에서는 CAI 그룹이 초기 접지 시 피드포워드(feedforward) 정보를 활용함으로써 근신경적 조절을 변화시킨다고 하였다(Wikstrom, Bishop, Inamdar & Hass, 2010). 그러므로, CAI 그룹은 초기 접지할 때 Control 그룹 보다 더 많은 배측굴곡을 사용하여 관절의 닫힌 위치(close packed position) 자세 전략을 세우기 위한 걸음 걸이 패턴일 가능성이 제기된다. 결국, 보행 시 CAI 환자들은 초기 접지 시 발목의 안정성을 높이기 위해 배측굴곡을 하려는 동작이 발생할 수 있는 가능성이 있다.
본 연구에는 몇 가지 제한점이 있다. 첫째로, 본 연구의 1, 2차 과제는 모두 환자 대조군 연구 디자인으로 설계되었다. 따라서, 집단 간 차이 설명은 가능하지만 구체적인 상해의 인과관계 설명 불가하다. 둘째로, 1차 연구(하지정렬분석), 2차 연구(3차원 동작 분석)의 내용을 객관적 비교하였다. 그러나, 이와 같은 변인들은 스포츠 현장에서 활용되기 어려울 수 있지만 실험실 환경에서 부상 방지 및 스포츠 재활 분야에 기여할 수 있다고 판단한다.
본 연구의 결과를 통해 CAI 환자와 Control 그룹 간 구조적 특성과 보행 분석을 통해 발목을 접질리는데 있어 어떠한 위험 요소들이 영향을 미치는지 확인할 수 있었다. 이와 같은 결과를 바탕으로 CAI 환자의 실제 발목 부상 위험 인자들을 사전에 조사하고 부상을 예방하는데 기초적인 자료가 될 수 있을 것이라고 판단된다. 이와 같은 척도를 보다 객관화하여 부상 위험 인자를 가진 대상들에게 부상 예방 전략을 적용함으로써 발목 부상률을 낮출 수 있을 것이라고 판단한다. 따라서, 발목 복합체의 형태학적인 문제가 기능적인 보상작용과는 상관없이 단순히 구조적인 측면으로 내번 발목 염좌의 영향을 미칠 수 있을 것이라 판단된다. 후속 연구에서는 CAI 환자들을 대상으로 초기 접지할 때 발생하는 힘의 방향 및 거리의 정보를 본 연구에서 제시한 CAI 환자의 종합적인 발목 특성을 비교 분석하는 것이 보다 과학적인 보행 전략과 상해 예방 프로그램을 처방할 때 과학적인 근거로 활용될 수 있을 것으로 판단된다.
References
1. Beynnon, B. D., Renström, P. A., Alosa, D. M., Baumhauer, J. F. & Vacek, P. M. (2001). Ankle ligament injury risk factors: a prospective study of college athletes. Journal of Orthopaedic Research, 19(2), 213-220.
Google Scholar
2. Brockett, C. L. & Chapman, G. J. (2016). Biomechanics of the ankle. Orthopaedics and Trauma, 30(3), 232-238.
Google Scholar
3. Chinn, L., Dicharry, J. & Hertel, J. (2013). Ankle kinematics of individuals with chronic ankle instability while walking and jogging on a treadmill in shoes. Physical Therapy in Sport, 14(4), 232-239.
Google Scholar
4. Dejong, A. F., Koldenhoven, R. M. & Hertel, J. (2020). Proximal Adap- tations in Chronic Ankle Instability: Systematic Review and Meta-analysis. Medicine and Science in Sports and Exercise.
Google Scholar
5. Donatelli, R. & Wolf, S. (1990). The Biomechanics ofthe Foot and Ankle. In: Philadelphia, Pa: FA Davis Co.
6. Drewes, L. K., McKeon, P. O., Kerrigan, D. C. & Hertel, J. (2009). Dorsi- flexion deficit during jogging with chronic ankle instability. Journal of Science and Medicine in Sport, 12(6), 685-687.
Google Scholar
7. Hertel, J. (2002). Functional anatomy, pathomechanics, and pathophysi- ology of lateral ankle instability. Journal of Athletic Training, 37(4), 364.
Google Scholar
8. Kim, B. H., Kim, C. Y., Kang, T. K., Cho, Y. J. & Lee, S. Y. (2018). Immediate Effects of Joint Mobilization Techniques on Clinical Measures in Individuals with CAI. Korean Journal of Sport Biomechanics, 28(4), 219-225.
Google Scholar
9. Kim, B. H. & Lee, S. Y. (2021). Validity and Reliability of a Novel In- strument for the Measurement of Subtalar Joint Axis of Rotation. International Journal of Environmental Research and Public Health, 18(10), 5494.
Google Scholar
10. Kirby, K. A. (2001). Subtalar joint axis location and rotational equilibrium theory of foot function. Journal of the American Podiatric Medical Association, 91(9), 465-487.
Google Scholar
11. Monaghan, K., Delahunt, E. & Caulfield, B. (2006). Ankle function during gait in patients with chronic ankle instability compared to controls. Clinical Biomechanics, 21(2), 168-174.
Google Scholar
12. Mueller, M., Host, J. & Norton, B. (1993). Navicular drop as a composite measure of excessive pronation. Journal of the American Podiatric Medical Association, 83(4), 198-202.
Google Scholar
13. Palmer, M. L. & Epler, M. E. (1990). Clinical assessment procedures in physical therapy: Lippincott Williams & Wilkins.
14. Picciano, A. M., Rowlands, M. S. & Worrell, T. (1993). Reliability of open and closed kinetic chain subtalar joint neutral positions and navic- ular drop test. Journal of Orthopaedic & Sports Physical Therapy, 18(4), 553-558.
Google Scholar
15. Ribeiro, A. P., Trombini-Souza, F., Tessutti, V., Rodrigues Lima, F., Sacco, I. d. C. N. & João, S. M. A. (2011). Rearfoot alignment and medial longitudinal arch configurations of runners with symptoms and histories of plantar fasciitis. Clinics, 66, 1027-1033.
Google Scholar
16. Saki, F., Yalfani, A., Fousekis, K., Sodejani, S. H. & Ramezani, F. (2021). Anatomical risk factors of lateral ankle sprain in adolescent athletes: A prospective cohort study. Physical Therapy in Sport, 48, 26-34.
Google Scholar
17. Saltzman, C. L. & El-Khoury, G. Y. (1995). The hindfoot alignment view. Foot & Ankle International, 16(9), 572-576.
Google Scholar
18. Shultz, S. J., Nguyen, A. D. & Levine, B. J. (2009). The relationship between lower extremity alignment characteristics and anterior knee joint laxity. Sports Health, 1(1), 54-60.
Google Scholar
19. Simpson, J. D., Stewart, E. M., Turner, A. J., Macias, D. M., Wilson, S. J., Chander, H. ight, A. C. (2019). Neuromuscular control in in- dividuals with chronic ankle instability: A comparison of unexpected and expected ankle inversion perturbations during a single leg drop-landing. Human Movement Science, 64, 133-141.
Google Scholar
20. Sofka, C. M. (2021). Imaging Techniques for Assessment of Dynamically Unstable Sports Related Foot and Ankle Injuries. Foot and Ankle Clinics, 26(1), 205-224.
Google Scholar
21. Terwee, C. B., Mokkink, L. B., Knol, D. L., Ostelo, R. W., Bouter, L. M. & de Vet, H. C. (2012). Rating the methodological quality in systematic reviews of studies on measurement properties: a scoring system for the COSMIN checklist. Quality of Life Research, 21(4), 651-657.
Google Scholar
22. Trimble, M. H., Bishop, M. D., Buckley, B. D., Fields, L. C. & Rozea, G. D. (2002). The relationship between clinical measurements of lower extremity posture and tibial translation. Clinical Biomechanics, 17(4), 286-290.
Google Scholar
23. Van Deun, S., Staes, F. F., Stappaerts, K. H., Janssens, L., Levin, O. & Peers, K. K. (2007). Relationship of chronic ankle instability to muscle activation patterns during the transition from double-leg to single-leg stance. The American Journal of Sports Medicine, 35(2), 274-281.
Google Scholar
24. Wikstrom, E. A., Bishop, M. D., Inamdar, A. D. & Hass, C. J. (2010). Gait termination control strategies are altered in chronic ankle instability subjects. Medicine & Science in Sports & Exercise, 42(1), 197-205.
Google Scholar
25. Yen, S. C., Chui, K. K., Corkery, M. B., Allen, E. A. & Cloonan, C. M. (2017). Hip-ankle coordination during gait in individuals with chronic ankle instability. Gait & Posture, 53, 193-200.
Google Scholar