Open Access, Peer-reviewed
eISSN 2093-9752

Open Access, Peer-reviewed
eISSN 2093-9752
Tae Kyu Kang
Sae Yong Lee
Inje Lee
Byong Hun Kim
Hee Seong Jeong
Chang Young Kim
http://dx.doi.org/10.5103/KJSB.2021.31.2.79 Epub 2021 July 06
Abstract
Objective: The purpose of this study was to identify the effect of reduced plantar cutaneous sensation on gait kinematics during walking with and without CAI.
Method: A total of 20 subjects involved in this study and ten healthy subjects and 10 CAI subjects participated underwent ice-immersion of the plantar aspect of the feet before walking test in this study. The gait kinematics were measured before and after ice-immersion.
Results: We observed a before ice-immersion on plantar cutaneous sensation, CAI subject were found to reduced ankle dorsiflexion, knee external rotation, hip adduction, and internal rotation compared to control subject. After ice-immersion, CAI subjects were found to reduce knee external rotation, hip adduction. However, no significant ankle joint kinematics.
Conclusion: While walking, gait pattern differences were perceived between groups with and without plantar cutaneous sensation. The results of the study may explain the abductions in the hip angle movements in CAI patients at initial contact compared to healthy subjects in the control group when plantar cutaneous sensation was reduced. A change in proximal joint kinematics may be a conservative strategy to promote normal gait patterns in CAI patients.
Keywords
Chronic Ankle Instability (CAI) Ice-immersion Plantar cutaneous sensation
외측 발목 염좌는 스포츠 활동에서 가장 흔히 발생하는 정형 외과적 상해 중 하나이다(Hertel & Corbett, 2019; Fong, Hong, Chan, Yung & Chan, 2007). 발목을 처음 접질린 후(염좌, sprain) 별다른 치료 없이 일상적인 활동을 하였을 때 재발률(re-injury rate)이 80%에 이른다고 보고되고 있다(Yeung, Chan, So & Yuan, 1994). 만성 발목 불안정성(Chronic Ankle Instability: CAI) 환자들은 반복적인 발목 염좌로 인한 발목의 휘청거림(giving-way) 증상이 빈번하게 일어나고(Kim, Ryu et al., 2019) 고유 감각 기능(proprioceptive ability)이 저하된다고 하였다(Hertel & Corbett, 2019). 이뿐만 아니라 CAI는 신체 활동 감소(Konradsen et al., 2002), 신경 근육 장애(Delahunt et al., 2006; Feger, et al., 2015), 운동 관절 범위 감소(Hertel & Corbett, 2019; Kim et al., 2018; Denegar, Hertel & Fonseca, 2002)가 복합적으로 발생한다고 알려져 있다. 발목 불안정성이 있는 사람들은 이러한 고유 수용 감각 기능의 결손이 있어 동적 밸런스 시에도 움직임의 제한을 받는다고 알려져 있다(Kim et al., 2019). 여러 선행 연구들에서 만성 발목 불안정성 환자들과 발목을 다치지 않은 건강한 사람들의 보행을 운동학적(kinematic)으로 비교 분석하였을 때 움직임의 차이가 나타났다고 보고하였으며(Chinn et al., 2013; Monaghan et al., 2006; Delahunt et al., 2006; Drewes et al., 2009), 만성 발목 불안정성 환자들의 경우 시상면(sagittal plane)에서 발등 굽힘(dorsiflexion)의 감소와 발바닥 쪽 굽힘(plantar flexion)이 증가가 발생하고 관상면(frontal plane)에서는 내번(inversion)의 움직임이 더 증가되는 것을 확인할 수 있었다(Chinn et al., 2013; Son et al., 2019). 보행 시 움직임의 변화는 관절 기계 수용체가 발목 염좌를 통해 손상되면 관절 운동 반사가 전체 반응의 변화를 유도하고 결국 변화된 운동 패턴을 유발하는 유발 인자로 간주될 수 있다고 알려져 있으며(Bullock-Saxton, 1994), 관절의 감각 위치 변경은 보행 중 운동학적 변화를 초래할 수 있다고 하였다(Konradsen, 2002). 최근 연구에서 CAI와 발목을 다치지 않은 건강한 대상자 간의 보행 시 운동학적으로 비교 분석한 연구들의 결과를 보게 되면 걷는 동안 발목이 외측으로의 움직임을 보여주는 결과를 보여줬는데 이는 CAI 피험자가 발의 측면 경계 부분으로 착지하게 하여 결과적으로 더 불안정한 위치에 놓이게 할 수 있고 외측으로의 움직임이 이루어지며 이는 발목 염좌가 발생하게 한다고 보고하고 있다(Son et al., 2019; Docherty et al., 2006; Monaghan et al., 2006).
만성 발목 불안정성이 있는 환자들은 계속적인 발목 부상에 의해 발목 외측 부위에 위치한 감각기관(Joint Position Sense: JPS)의 손상이 유발되어 정상적인 상태와는 다른 보상 전략을 통해 자세 제어와 보행을 진행한다고 하였고 그 내용은 발바닥의 구심성 정보의 활용과 발바닥 내재근의 활용, 그리고 근위부 전략 등의 활용을 통해 불안정성을 감소시키거나 자세 제어를 시킨다고 하였다(Yokoyama et al., 2008). 발목 상해 후 구심성 피드백 시스템(afferent feedback system) 장애로 인해 움직임에 문제가 발생할 수 있다고 하였으나 이러한 문제가 움직임에 있어서 어떤 영향을 미치는지에 대해서는 잘 알려져 있지 않다(Lim et al., 2008). 체성 감각 시스템은 피부 및 피하 구조뿐만 아니라 근육, 힘줄, 인대 및 관절낭의 정보를 제공하며 이러한 정보 소스가 다양한 환경과 상황에서 균형과 보행을 제어하는 데 도움이 된다는 것은 확실하나 움직임에 어떠한 영향을 미치는지에 대해서는 명확하지 않다. 체성 감각 신호가 인간 균형 또는 보행 패턴을 조절하는 방법에 대한 지식은 자세 및 보행 장애의 재활에 중요한 의미를 가지며 이러한 감각 시스템 간의 정상적인 상호 작용에 대한 이해를 향상시킨다. 따라서 본 연구는 만성 발목 불안정성(CAI) 그룹과 건강한 그룹간의 보행 패턴과 발바닥 감각 저하에 따른 보행 움직임에 어떤 영향을 미치는지 알고자 하는데 목적이 있다.
1. 피험자
본 연구는 총 20명의 피험자가 참가하였고 건강한 피험자군과 CAI 피험자군이 10명씩 참여하였다(Table 1 참조). 실험의 피험자 모집은 Y 대학에서 모집하였고 건강한 피험자군은 하지 근골격계에 이상이 없거나 최근 6개월 안에 하지 부상을 당한 적이 없는 사람으로 선정하였고 CAI 피험자들은 12개월 이상 전에 발생한 첫 번째 염좌와 함께 적어도 한번의 실질적인 발목 염좌의 자기보고 이력을 가지고 있는 피험자들을 대상으로 발목 불안정 지수(Ankle Instability Index) 설문지에서 적어도 세 번의 "예" 응답을 체크하고 기능적 활동 중에 발목의 여러 재발 에피소드가 자기보고 된 피험자를 대상으로 진행하였다(Docherty et al., 2006). CAI 그룹의 피험자는 Foot and Ankle Ability Measure (FAAM)에서 95% 미만 그리고 FAAM-Sport에서 80% 미만의 점수를 사용하여 선별하였고(Carcia et al., 2008; Siegel et al., 2009) 측정 발은 발목 부상이 나타난 발을 주발(dominant side)로 정의하여 분석하였다. 두 그룹에서 남녀 대조 비율이 비슷하도록 남녀 비율을 일치시켰으며, 모든 그룹에 대한 제외 기준은 발목 골절, 전정 또는 신경 장애의 병력, 그리고 신경근 기능에 악영향을 미칠 수 있는 지난 3개월 이내에 하지 또는 요 천골(lumbosacral) 손상의 병력이 없는 대상자만을 선정하였다. 발의 구조적인 형태에 따른 공변량을 제거하기 위해 정상적인 족궁을 가진 피험자만 선정을 하였고 족궁의 선별은 Navicular Drop Test (NDT)를 통해 진행하였다. 데이터 수집 전에 모든 피험자는 실험 과정에 대한 설명 및 이해를 한 후 참여 의사를 밝힌 인원들을 선정한 후 동의서를 받고 실험을 진행하였다.
Group | CAI (n=10) | Control (n=10) |
Sex (M:F) | 5:5 | 5:5 |
Age (year) | 23.90±2.56 | 23.40±2.22 |
Height (cm) | 166.89±10.50 | 165.42±6.67 |
Weight (Kg) | 67.43±12.96 | 60.93±13.42 |
AII (No.Yes) | 7.39 (1.29) | 0 |
FAAM-ADL (%) | 86.17 (3.06) | 100 |
FAAM-Sport (%) | 69.35 (11.03) | 100 |
Navicular drop test (cm) | 0.70±0.14 | 0.73±0.08 |
2. 측정
본 연구에 참여한 피험자들은 발바닥 피부를 얼음 처치하기 전(pre)과 후(post)로 나누어 실험을 하였다. 보행 분석이 가능한 실험실에서 각 피험자 들에게 발바닥 감각 저하 전에 3번의 보행 동작을 측정하였고, 동일한 피험자에게 발바닥 감각 저하 후 3번의 보행 동작을 촬영하였다. 이때 보행 속도는 1.34 m/s로 통제를 하였다. 주 발(dominant foot)로 지면 반력기를 정확하게 밟지 않은 동작은 실패로 간주하였으며 재 측정을 하였고 발바닥 얼음 처치 후 시간이 경과되었을 때 발바닥 감각 저하를 다시 중재하여 실험을 재개하였다.
피험자에게 마커를 부착한 후 발바닥 감각 저하를 실시하였다. 발바닥 피부 감각 저하를 하기 위해 얼음 물(0℃)이 든 욕조에 피험자 양 발의 피부 표면을 10분간 담그는 방법으로 중재를 하였다(Eils et al., 2004). 하지만 선행 연구에서 얼음 처치 감각 저하는 5분 이상 지속 될 수 없다는 제한 점으로 여겨져, 본 연구에서는 얼음 처치 후 3분 안에 동작을 수행하지 못 했을 경우 1분간 다시 얼음 중재 후 실험에 참여하였다(Eils et al., 2004).
3. 데이터 처리
1) 발바닥 감각 저하 처치
본 연구에서 발바닥 감각 저하를 측정하기 위해 중족골 첫 번째 부위의 발바닥 표면을 Semmes-Westin mono filaments (North Coast Medical, San Jose, California, US)를 이용해 측정하였다. 발바닥 감각 수준을 평가하고 분석하는 방법은 선행 연구의 4, 2, 그리고 1의 알고리즘 기법을 사용하였다(Dyck et al., 1993).
2) 보행 패턴 분석
본 연구에서 보행 패턴 분석을 하기 위해 8대의 적외선 카메라(Vicon MX-F20; Oxford Metric Ltd, Oxford, UK)를 사용하여 데이터를 수집하였으며, 영상 데이터 샘플링 비율은 200 Hz로 설정하였다. 3D 관절 운동학 데이터 분석을 위해 Vicon Plug In Gait (Oxford Metrics, London, UK)을 이용하였다. 모든 피험자는 동일한 운동화(FTY No. CLU 60001, Adidas)를 착용하였으며, 보행 시 속도는 1.34 m/s의 속도로 통제하였으며, 러닝 타이머(TAKEI TKK 1274, Takei Scientific Instruments Co., Ltd., JP)를 통해 구간 통과 시간 및 보행 시 속도를 측정하여 통제하였다. 가능한 원활하게 걸을 수 있도록 충분한 보행 연습이 주어졌으며, 3회의 성공사례를 평균하여 사용하였다. 보행 패턴 분석 구간은 발목 부상이 가장 빈번하게 일어나는 발의 초기 접지(Initial Contact: IC) 부터 엄지 발가락이 떨어 지는 시점(Toe Off: TO)으로 분석하였으며, 각 분절에 대한 운동학적 데이터는 Matlab 7.04 (Mathworks Inc, Natick, MA) 프로그램을 통해 리샘플링 하였고 데이터는 각 프레임이 전체 보행주기의 1%를 나타내도록 100 프레임으로 구성하였다(IC에서 TO). 발목, 무릎, 엉덩 관절 데이터에 대한 관절 각도는 저역 통과 필터링(14.5 Hz) 하였다(Boling et al., 2009). 운동학적인 변인은 시상면, 관상면, 수평면에서 엉덩, 무릎, 발목 각도(°)의 패턴을 분석하였다.
4. 통계분석
본 연구의 통계 분석은 앙상블 커브를 이용하여 보행 패턴 분석을 하였으며, 독립변수는 그룹(대조군, CAI)이었고 두 군의 발바닥 감각 저하에 따른 비교 분석을 하였다. 각 운동면에 대해, 그룹 평균과 연관된 95% 신뢰 구간을 각 그룹의 보행 사이클 전체에 걸쳐 계산되었으며(Hopkins et al., 2009), 데이터는 보행 사이클에서 신뢰 구간이 연속적으로 3% 이상 겹치지 않는 시간 증가분(increment)에 대해 검사하였다. 최소 3% 포인트를 포함한 증가분만 포함하기로 결정한 것은 이상 소견의 가능성을 줄이려고 노력한 것이다. 신뢰 구간이 겹치지 않은 증가분에서 그룹 평균 차이 및 관련 표준 편차를 계산했다.
1. 발바닥 감각 저하의 결과
발바닥 피부를 중재 전과 후를 비교한 결과 중재 전(mean, 3.19±0.27) 중재 후(mean, 3.91±0.28)로 통계적으로 유의한 차이가 나타났으며, 3분뒤 1분간 중재 후(mean, 4.01±0.35)와 중재 전(mean, 3.19±0.27)에서도 통계적으로 유의한 차이가 나타났다. 하지만 10분간 중재한 결과와 3분뒤 1분간 중재한 결과의 값에서는 통계적인 차이가 나타나지 않았다(Table 2 참조). Table 2. Semmes-Westin mono filaments thresholds unit = mg Ice-immersion N Mean SD Pre-Ice 20 3.19 0.27 Ice 10 min 20 3.91* 0.28 1 min intervention 20 4.01** 0.35 *p<0.01: Significant difference between pre-ice and ice 10 minutes, **p<0.01: Significant difference between pre-ice and 1 min intervention
Ice-immersion | N | Mean | SD |
Pre-Ice | 20 | 3.19 | 0.27 |
Ice 10 min | 20 | 3.91* | 0.28 |
1 min intervention | 20 | 4.01** | 0.35 |
*p<0.01: Significant difference between pre-ice and ice 10 minutes, **p<0.01: Significant difference between pre-ice and 1 min intervention | |||
2. 보행 패턴
결과의 모든 그래프는 보행에서 주된 발이 초기 접지 시(Initial Con- tact: IC) 부터 주된 발의 엄지 발가락이 떨어 지는(To Off: TO) 구간 까지를 0에서 100으로 표준화하여 데이터를 분석한 결과이다.
1) 발바닥 감각 저하 전 그룹간 보행 패턴
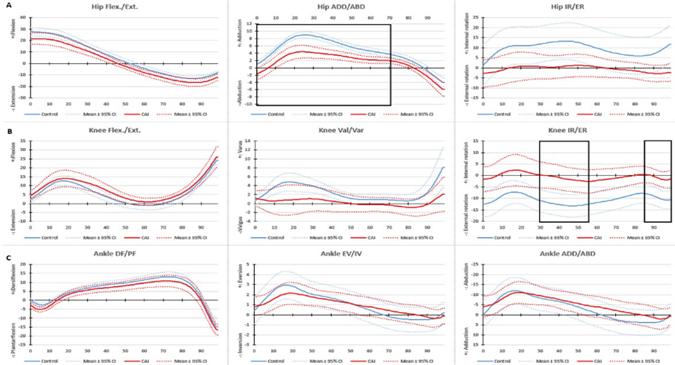
Figure 1은 얼음 처치 전 CAI와 대조군 사이의 시상면, 관상면, 수평면에서의 운동학적인 엉덩, 무릎, 발목 관절 각도 패턴을 분석한 결과이다. 시상면에서 발목의 움직임은 CAI 그룹이 Control 그룹보다 보행주기의 1~13% (mean difference = 3.07°±1.12°)까지 발등 굽힘이 적은걸 보여 주고 있었다. 관상면, 엉덩이 관절에서 CAI 그룹이 Control 그룹보다 보행주기의 21~48% (mean difference = 2.85°±0.76°)까지 내전 각도가 적은걸 나타내고 있었다. 수평면, 무릎 관절에서 CAI 그룹이 Control 그룹보다 보행주기의 1~100% (mean difference = -11.88°± 1.96°)까지 바깥돌림 각도가 적은걸 보여 주고 있었으며, 엉덩이 관절에서는 무릎과 반대로 Control 그룹이 CAI 그룹보다 보행주기의 29~ 58% (mean difference = 16.58°±0.61°), 82~100% (mean difference = 15.27°±1.84°)까지 안쪽돌림 각도가 큰걸 보여 주고 있었다(Figure 1 참조).

2) 발바닥 감각 저하 후 그룹간 보행 패턴
Figure 2는 얼음 처치 후 CAI와 대조군의 보행 패턴을 분석한 결과이다. 관상면, 엉덩이 관절에서 CAI 그룹이 Control 그룹보다 보행주기의 1~71% (mean difference = 3.37°±1.88°)까지 내전 각도가 적은걸 나타내고 있었다. 수평면, 무릎 관절에서 CAI 그룹이 Control 그룹보다 보행주기의 30~54% (mean difference = -11.39°±0.86°), 86~100% (mean difference = -8.60°±1.05°)까지 바깥돌림 각도가 적은걸 보여 주고 있었다(Figure 2 참조). 나머지 다른 평면에서의 관절 각도에서는 차이가 나지 않았다.
3) 발목 불안정성이 없는 그룹의 발바닥 감각 전후 보행 패턴
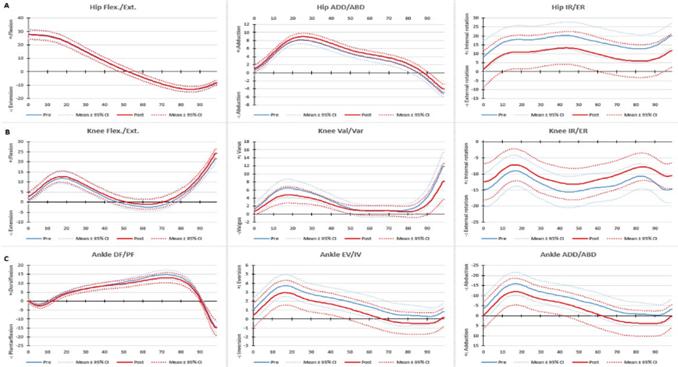
Figure 3는 대조군에서 얼음 처치 전과 얼음 처치 후의 보행 패턴을 분석한 결과이다. 발목 불안정이 없는 그룹에서는 얼음 처치 전과 후에서 통계적으로 유의한 차이가 나타나지 않았다.
4) 발목 불안정성 그룹의 발바닥 감각 전후 보행 패턴
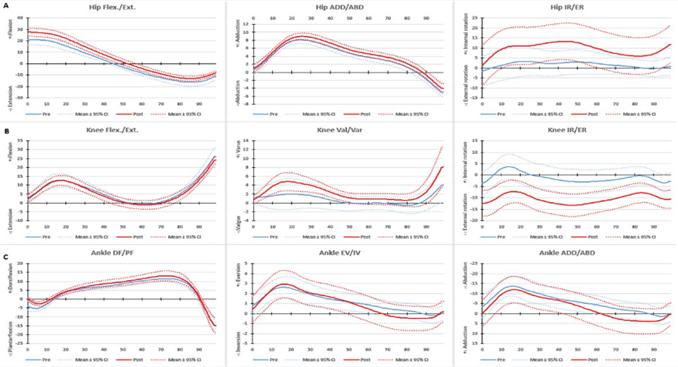
Figure 4는 CAI 그룹에서 얼음 처치 전과 처치 후의 보행 패턴을 분석한 결과이다. 만성 발목 불안정성이 있는 그룹에서도 발바닥 감각 유무의 차이에 대한 보행 패턴 결과에서는 유의한 차이가 나타나지 않았다.
선행 연구들을 살펴보면 발바닥 감각 수용기 제어 전과 후의 차이에 따른 만성 발목 불안정성 환자군과 관련한 피험자들의 보행 패턴의 연구는 없는 상황이었다. 따라서 본 연구의 목적은 만성 발목 불안정성(CAI) 그룹과 건강한 그룹간의 보행 패턴과 발바닥 감각 저하에 따른 보행 움직임에 어떤 영향을 미치는지 확인하는 것이었으며, 이 연구의 주요 발견은 여러 선행 연구(Chinn et al., 2013; Drewes et al., 2009; Denegar et al., 2002; Son et al., 2019) 결과와 유사한 보행 시 CAI와 대조군 사이에 운동학적 차이가 있다는 것이었다. 각 그룹간 발바닥 감각 정보 유무의 보행 패턴은 차이가 나타나지 않았지만 두 그룹간의 발바닥 유무에서는 CAI 그룹이 지면에 닫는 순간 엉덩 관절에서 더 큰 외전의 각을 보여주면서 발목이 외측으로 넘어 가지 않게 보상 작용이 일어나는 것을 알 수 있었다. 본 연구의 결과를 살펴보면 만성 발목 불안정성이 있는 그룹에서 보행 시 발등 굽힘(dorsiflexion)이 정상인 그룹과 비교하여 더 적게 나타나는 것을 확인할 수 있었으며, 이는 선행 논문(Drewes et al., 2009)에서 설명하고 있듯이 발목 관절의 운동학적(arthrokinematic of talocrural joint) 변화에 따른 결과라고 하였다. 정상적인 발목 메커니즘으로 최대 발등 굽힘을 하기 위해서는 거골(talus)이 경골(tibia) 뒤쪽으로 미끄러져야(glide) 정상적인 가동 범위의 움직임이 이루어 지는데 급성 발목 염좌(Denegar et al., 2002)나 만성 발목 불안정성(Vicenzino et al., 2006)을 가지고 있는 대상에게서는 보행이나 조깅 같은 동적인 움직임에서 발목의 불안정성이 생기게 되고 발목의 닫힌사슬(Closed-packed) 위치에 도달하는걸 방지한다고 하였다. 또 다른 연구에서도 만성 발목 불안정성을 가진 대상자들의 발등 굽힘이 적은 이유로 관절 운동학적 제한 또는 발목 관절 원위의 연조직 변화와 관련이 있을 수 있다고 보고하였으며, 만성발목 불안정성 대상자들의 발목 가동 범위의 제한이 중간 입각기와 말기 입각기 시에 발의 움직임이 더 회외(supination)되는 것(Nawata et al., 2005)으로 나타났는데 이는 발목의 외측 움직임의 발생에 있어 정상군에 비해 더 수월하게 회외 동작을 유발할 수 있다는 것을 의미하며, 더불어 발목 외측 염좌(Lateral ankle sprain: LAS) 부상의 발생에 있어 만성 발목 불안정성 환자군이 더 큰 위험 요소를 가지고 있다고 할 수 있다.
관상면에서의 발목 움직임은 여러 선행 논문들과 다르게 CAI와 건강한 그룹간의 차이가 나타나지 않는 것으로 나타났으며, 앞서 언급된 선행 연구(Lars Konradsen & Voigt, 2002; Chinn et al., 2013)에서는 CAI 특성을 가지고 있는 사람들은 보행이나 조깅 시 관상면에서 발목 움직임이 외측으로 움직임이 더 커지는걸 보여주었다. 이러한 결과는 외측 발목 관절 위치(joint position) 손상에 의해 발목 위치 인식을 하지 못하여 발목이 외측으로 돌아 갈 수 있으며, 이는 압력의 중심이 기저면(base of support) 밖으로 떨어지기 전에 이동하는 것이 적기 때문에 측면 발목 염좌 가능성이 증가할 수 있다고 보고되고 있다(Konradsen & Voigt, 2002; Chinn et al., 2013). 하지만 본 연구에서는 관상면에서 발목의 움직임의 차이가 아닌 엉덩 관절에서 내전의 움직임과 수평면에서 엉덩 관절 안쪽돌림의 움직임이 적었고, 무릎 관절에서는 바깥돌림 각도가 적은 것을 보여주었다. 이러한 연구의 결과는 (Chinn et al., 2013)의 연구에서 언급된 바로 감소된 발목 움직임의 보상 작용으로는 근위부의 무릎 및 엉덩이 관절에서 움직임의 변형으로 인해 나타나는 부분이라 생각되며, 원위부 관절의 결손에 의해 동작 수행 전략이 변형되어지는 것을 의미하는 중요한 결과라고 생각되어진다.
걷기 동작은 발목, 무릎, 엉덩 관절에 다양한 기능적 자유도가 요구되는 동작이며, 부상을 당하지 않은 건강한 사람의 경우 기능적 자유도의 무한한 조합을 사용하여 움직임을 수행할 수 있다(Li, 2006; Van Emmerik et al., 2005). 하지만 발목의 움직임과 수용기의 결핍이 있는 만성 발목 불안정성 환자들의 경우 움직임의 안정성을 위해 발목의 자유도(degree)를 동결(freezing)시키고 원위부의 무릎과 엉덩이의 자유도를 해제하여 움직임 수행을 원활히 한다고 보고되어져 있다(Gribble et al., 2007). CAI가 있는 사람들의 경우 동적 움직임 중에 근위부 움직임(Gribble et al., 2007)과 신경근 활성화 변화(Bullock-Saxton, 1994)가 나타난다는 연구들도 확인할 수 있었다. 여러 선행 연구 결과를 바탕으로 본 연구에서 발바닥 감각 기능이 저하되었을 때 보행 패턴에서는 그룹간의 발목 움직임에서의 차이는 없고 근위부의 엉덩이, 무릎 관절 움직임만 차이가 나타나는걸 볼 수 있었다. 최근(Son et al., 2019) 연구에서는 만성 발목 불안정성이 있는 사람들 보행주기의 운동학적인 변인을 분석하였을 때 근위부인 엉덩이에서 운동 에너지를 생성하고 흡수하는 데 상대적으로 큰 역할을 한다고 보고되어 지고 있었다. 이 결과를 선행 연구에 비춰보면 원위부의 기능이 저하되었을 때 자유도를 동결시켜 근위부의 움직임으로 보상 작용을 한다는 것을 알 수 있었다. 이를 통해 만성 발목 불안정성 환자군의 운동학적 보행 패턴 차이는 손상된 신경근 제어 시스템으로 인해 발생할 수 있다는 것을 이해할 수 있었으며, 근위부와 원위부의 상호 움직임을 통해 보상 작용이 발생한다는 것을 알 수 있었다(Delahunt et al., 2006; Hertel, 2008).
본 연구의 목적은 만성 발목 불안정성이 있는 대상이 발목을 다치지 않은 건강한 대상과 발바닥 감각 유무에 따른 운동학적 보행 패턴에 어떠한 차이가 있는지를 규명하는데 있었으며, 다음과 같은 결론을 얻었다.
근위 관절 운동학의 변경은 CAI가 있는 개인이 정상적인 보행을 수행하기 위한 보상 전략이 될 수 있다는 것이며, 이번 연구 결과는 발바닥 피부보다 보행 중 CAI 그룹에서 근위 관절 운동학을 변경하는 데 기여하는 다른 요인이 있음을 설명할 수 있었다. 발목 불안정성이 있는 대상자들의 감각 기능의 결손과 관절 움직임의 제한이 있는 사람들이 보행 시 운동학적 변인의 차이가 있는 것을 보여주었으며, 이러한 움직임이 발목 부상 재발의 요인이 될 수 있다고 판단된다. 또한 결과적으로 발바닥 감각 수용기 장애에 의해 기능 저하가 올 수 있으며 지형의 변화를 식별하고 섭동에 대처하는 것은 더 어려워질 수 있다. 이는 발바닥 피부 감각 장애가 CAI 환자의 운동 행동 장애에 기여할 수 있음을 시사한다.
References
1. Boling, M. C., Padua, D. A., Marshall, S. W., Guskiewicz, K., Pyne, S. & Beutler, A. (2009). A prospective investigation of biomechanical risk factors for patellofemoral pain syndrome: the Joint Undertaking to Monitor and Prevent ACL Injury (JUMP-ACL) cohort. The American Journal of Sports Mediciene, 37(11), 2108-2116.
Google Scholar
2. Bullock-Saxton, J. E. (1994). Local sensation changes and altered hip muscle function following severe ankle sprain. Physical Therapy, 74(1), 17-28.
Google Scholar
3. Carcia, C. R., Martin, R. L. & Drouin, J. M. (2008). Validity of the Foot and Ankle Ability Measure in athletes with chronic ankle instability. Journal of Athletic Training, 43(2), 179-183.
Google Scholar
4. Chinn, L., Dicharry, J. & Hertel, J. (2013). Ankle kinematics of individuals with chronic ankle instability while walking and jogging on a treadmill in shoes. Physical Therapy in Sport, 14(4), 232-239.
Google Scholar
5. Delahunt, E., Monaghan, K. & Caulfield, B. (2006). Altered neuro- muscular control and ankle joint kinematics during walking in subjects with functional instability of the ankle joint. The American Journal of Sports Mediciene, 34(12), 1970-1976.
Google Scholar
6. Denegar, C. R., Hertel, J. & Fonseca, J. (2002). The effect of lateral ankle sprain on dorsiflexion range of motion, posterior talar glide, and joint laxity. Journal of Orthopaedic & Sports Physical Therapy, 32(4), 166-173.
Google Scholar
7. Docherty, C. L., Gansneder, B. M., Arnold, B. L. & Hurwitz, S. R. (2006). Development and reliability of the ankle instability instrument. Journal of Athletic Training, 41(2), 154.
Google Scholar
8. Dyck, P. J., O'brien, P., Kosanke, J., Gillen, D. & Karnes, J. (1993). A 4, 2, and 1 stepping algorithm for quick and accurate estimation of cutaneous sensation threshold. Neurology, 43(8), 1508-1508.
Google Scholar
9. Eils, E., Behrens, S., Mers, O., Thorwesten, L., Völker, K. & Rosenbaum, D. (2004). Reduced plantar sensation causes a cautious walking pattern. Gait & Posture, 20(1), 54-60.
Google Scholar
10. Feger, M. A., Donovan, L., Hart, J. M. & Hertel, J. (2015). Lower extremity muscle activation in patients with or without chronic ankle in- stability during walking. Journal of Athletic Training, 50(4), 350-357.
Google Scholar
11. Feger, M. A., Donovan, L., Hart, J. M. & Hertel, J. (2015). Lower extremity muscle activation in patients with or without chronic ankle in- stability during walking. Journal of Athletic Training, 50(4), 350-357.
Google Scholar
12. Fong, D. T. P., Hong, Y., Chan, L. K., Yung, P. S. H. & Chan, K. M. (2007). A systematic review on ankle injury and ankle sprain in sports. Sports Medicine, 37(1), 73-94.
Google Scholar
13. Gribble, P., Hertel, J. & Denegar, C. (2007). Chronic ankle instability and fatigue create proximal joint alterations during performance of the Star Excursion Balance Test. International Journal of Sports Medicine, 28(03), 236-242.
Google Scholar
14. Hertel, J. (2008). Sensorimotor deficits with ankle sprains and chronic ankle instability. Clinics in Sports Medicine, 27(3), 353-370.
Google Scholar
15. Hertel, J. & Corbett, R. O. (2019). An updated model of chronic ankle instability. Journal of Athletic Training, 54(6), 572-588.
Google Scholar
16. Hopkins, W., Marshall, S., Batterham, A. & Hanin, J. (2009). Progressive statistics for studies in sports medicine and exercise science. Medicine Science in Sports Exercise, 41(1), 3.
Google Scholar
17. Kim, B. H., Kim, C. Y., Kang, T. K., Cho, Y. J. & Lee, S. Y. (2018). Immediate Effects of Joint Mobilization Techniques on Clinical Measures in Individuals with CAI. Korean Journal of Sport Biomechanics, 28(4), 219-225.
Google Scholar
18. Kim, C. Y., Kang, T. K., Kim, B. H. & Lee, S. Y. (2019). The Effect of Diminished Plantar Cutaneous Sensation in Y-balance Test between Chronic Ankle Instability (CAI) Patients versus Healthy Individuals. Korean Journal of Sport Biomechanics, 29(1), 33-41.
Google Scholar
19. Kim, C. Y., Ryu, J. H., Kang, T. K., Kim, B. H., Lee, S. C. & Lee, S. Y. (2019). The Structural Characteristics of the Ankle Joint Complex and Declination of the Subtalar Joint Rotation Axis between Chronic Ankle Instability (CAI) Patients and Healthy Control. Korean Journal of Sport Biomechanics, 29(2), 61-70.
Google Scholar
20. Konradsen, L. (2002). Factors contributing to chronic ankle instability: kinesthesia and joint position sense. Journal of Athletic Training, 37(4), 381.
Google Scholar
21. Konradsen, L., Bech, L., Ehrenbjerg, M. & Nickelsen, T. (2002). Seven years follow-up after ankle inversion trauma. Scandinavian Journal of Medicine & Science in Sports, 12(3), 129-135.
Google Scholar
22. Konradsen, L. & Voigt, M. (2002). Inversion injury biomechanics in functional ankle instability: a cadaver study of simulated gait. Scandinavian Journal of Medicine & Science in Sports, 12(6), 329-336.
Google Scholar
23. Li, Z. M. (2006). Functional degrees of freedom. Motor Control, 10(4), 301-310.
Google Scholar
24. Lim, S. G., Oh, D. W. & Shim, J. H. (2008). The Effect of 4-Week Proprioceptive Exercise Program in Patients with Ankle Sprain and Chronic Ankle Instability. Journal of Korean Physical Therapy Science, 15(3), 19-29.
Google Scholar
25. Monaghan, K., Delahunt, E. & Caulfield, B. (2006). Ankle function during gait in patients with chronic ankle instability compared to controls. Clinical Biomechanics, 21(2), 168-174.
Google Scholar
26. Nawata, K., Nishihara, S., Hayashi, I. & Teshima, R. (2005). Plantar pres- sure distribution during gait in athletes with functional instability of the ankle joint: preliminary report. Journal of Orthopaedic Science, 10(3), 298-301.
Google Scholar
27. Siegel, N., Erickson, K., Thompson, J., Abraham, K., Telemeco, T. & Hale, S. (2009). Establishing the Foot and Ankle Disability Index as a sensitive, specific, and valid tool for identifying deficits related to chronic ankle instability. Journal of Athletic Training, 44(3S), S100-S101.
28. Son, S. J., Kim, H., Seeley, M. K. & Hopkins, J. T. (2019). Altered walking neuromechanics in patients with chronic ankle instability. Journal of Athletic Training, 54(6), 684-697.
Google Scholar
29. Van Emmerik, R. E., Hamill, J. & McDermott, W. J. (2005). Variability and coordinative function in human gait. Quest, 57(1), 102-123.
Google Scholar
30. Vicenzino, B., Branjerdporn, M., Teys, P. & Jordan, K. (2006). Initial changes in posterior talar glide and dorsiflexion of the ankle after mobilization with movement in individuals with recurrent ankle sprain. Journal of Orthopaedic & Sports Physical Therapy, 36(7), 464-471.
Google Scholar
31. Yeung, M., Chan, K. M., So, C. & Yuan, W. (1994). An epidemiological survey on ankle sprain. British Journal of Sports Medicine, 28(2), 112-116.
Google Scholar
32. Drewes, L. K., McKeon, P. O., Paolini, G., Riley, P., Kerrigan, D. C., Ingersoll, C. D. & Hertel, J. (2009). Altered ankle kinematics and shank-rear-foot coupling in those with chronic ankle instability. Journal of Sport Rehabilitation, 18(3), 375-388.
Google Scholar
33. Yokoyama, S., Matsusaka, N., Gamada, K., Ozaki, M. & Shindo, H. (2008). Position-specific deficit of joint position sense in ankles with chronic functional instability. Journal of Sports Science & Medicine, 7(4), 480.
Google Scholar